再生医療・MSCについて
再生医療について
再生医療とは「自然には再生できない組織や臓器を再生させ、
機能を回復させることを目指す医療」です。
人間には元来再生する能力が備わっています。
皮膚は2か月~3か月で新しい細胞に入れ代わり、古くなった皮膚は垢となって脱落します。
同じように胃腸や肺、血管なども数か月をかけて古い細胞が脱落し、
減った分だけ細胞が再生し回復しています。同様に切り傷や骨折も新しい細胞により回復します。
しかし、失っていく細胞の量が再生する細胞の量を超えた時、もとに戻れなくなります。失ったものを自力で補うことができなくなった時、他の力を借りて補う、
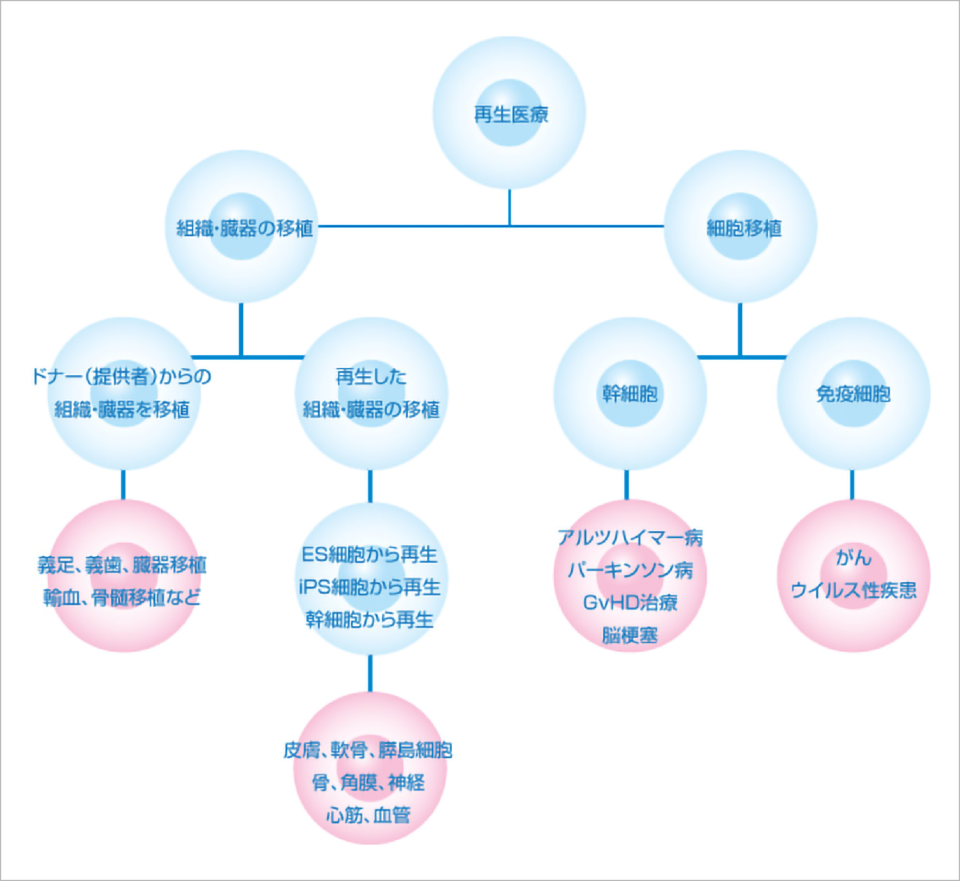
という医療が「再生医療」です。義足・義歯、臓器移植、輸血や白血病治療における骨髄移植もそのひとつですし、細胞を血液中に投与したり、細胞により組織を修復したり再生したりする治療もそのひとつです。
これらすべてが再生医療と言われています。
現在、さまざまな細胞を用いた再生医療が研究されています。当社ではそのひとつである「間葉系幹細胞(以下、MSC)を用いた再生医療」に取り組んでいます。MSCを取り出し、体の外で数を増やし、患者さんの体に移植するという治療法です。

MSCについて
MSCとは間葉系幹細胞(Mesenchymal Stem Cell)の略称です。
MSCは成体幹細胞の一つで、人の骨髄、脂肪、臍帯、滑膜(関節の周囲にある組織)などに含まれています。
また、骨、軟骨、腱、脂肪、神経などへ分化する能力を持っています。
この能力のため、MSCの移植によって治療できる病気の数や患者さんの数は
とても多いのではないかと期待されています。
MSCは成人の体の中に存在する幹細胞であるため、胚を使用する胚性幹細胞(以下、ES細胞)に比べ生命倫理上のハードルが低いというメリットがあります。
また、iPS細胞との比較では、がん化リスクが低いため安全性が高いというメリットもあります。
しかし、MSCは骨髄の細胞の中に1万~10万個に1個というわずかな割合しか存在せず、
さらに加齢と共に減少していきます。そのため、移植に必要な量のMSCを取り出すためには、大量の骨髄液の採取が必要でした。
また、MSCの増殖能や多分化能は、培養中に低下しやすく、従来のヒトやウシ由来の血清を用いた培養法では治療に必要な細胞数の確保が困難でした。
そこで、当社は、MSCの分化能を維持したまま増殖性を飛躍的に上げる培養方法(間葉系幹細胞用無血清培地STK® シリーズの使用)を開発しました。
このように、当社では「MSCを用いた再生医療」の実現および普及を目指して、
様々な研究開発を続けています。


